L'intervention
Le jour de l’intervention
L’infirmière peut vous communiquer une heure approximative de passage au bloc opératoire. Cette heure est déterminée en fonction de l’ordre de passage des patients et de certaines contraintes techniques. Vous devez savoir que le programme opératoire est fait la veille au soir en fonction de nombreux impératifs.
Au bloc opératoire
Lorsque l’infirmière vous préviendra, vous serez conduit au bloc opératoire par un brancardier qui viendra vous chercher dans votre chambre et vous installera sur un chariot destiné aux allées et venues dans l’ascenseur. Vous serez alors conduit en salle de pré-anesthésie où vous rencontrerez le médecin anesthésiste et différents personnels (agent hospitalier, aide soignante, infirmière, brancardier, manipulateur radio).
Ne soyez pas étonné de l’animation qui règne au bloc opératoire, il s’agit d’un endroit très actif :
- Dans tous les blocs opératoires, il y a des allées et venues incessantes, du bruit, des conversations souvent animées. N’en prenez pas ombrage !
- Vous aurez probablement une sensation de froid (température des salles, tenue légère, stress).
- Tout sera fait néanmoins pour votre confort, tout en recherchant l’efficacité.
N’hésitez pas à parler et à exprimer vos souhaits ou vos craintes.
En salle d’opération
Le médecin anesthésique y réalisera votre anesthésie comme prévue lors de la consultation. Une fois que celle-ci vous sera installée, vous serez ensuite conduit en salle d’intervention chirurgicale. Vous serez alors mis sur une table spéciale et, suivant les modalités opératoires, positionné de façon stricte.
Ce positionnement est essentiel à votre confort et au confort du chirurgien de manière à ce qu’il pratique son intervention dans les meilleures conditions possibles.
La préparation prend du temps et on vous aidera à gérer votre stress. N’hésitez pas à exprimer votre anxiété!
En salle de réveil
A la fin de l’intervention, vous serez réveillé et conduit en salle de réveil. Vous y serez réchauffé, les constantes vitales seront surveillées et la douleur sera gérée par les infirmières anesthésistes qui vous prendrons en charge.
Une fois que votre séjour en salle de réveil sera jugé suffisant par le médecin anesthésiste, vous serez reconduit dans votre chambre où l’équipe médicale de l’étage prendra le relais.
Vous entrez à la Clinique
- Soit la veille (hospitalisation conventionnelle).
- Soit vous arrivez le matin (hospitalisation prévue en ambulatoire).
N’oubliez pas de rapporter les éventuels produits demandés (attelle, cannes anglaises, crème dépilatoire, chaussettes de contention, etc…). Respectez bien les consignes concernant les précautions d’hygiène.
La douleur, incontournable
La douleur post-opératoire est une sensation en rapport avec les lésions des tissus induites par une intervention chirurgicale. Elle survient dès la fin de l’intervention. Son intensité dépend de plusieurs facteurs :
- La localisation de l’intervention.
- Le geste réalisé.
- La durée de l’intervention.
- La sensibilité propre du sujet.
- Pour un même niveau douloureux, cette douleur ne sera pas appréciée de la même manière par deux personnes différentes.
- Les douleurs sont extrêmement variables après une intervention chirurgicale. Beaucoup d’interventions sont peu douloureuses. D’autres sont suivies de douleurs dans les premiers jours. Enfin, toute opération, même peu douloureuse au départ, peut le devenir par la suite en dehors même de toute complication ultérieure.
La douleur post-opératoire est prise en compte par l’équipe médicale et para-médicale. Elle sera si possible prévenue avant même que les symptômes n’apparaissent, en utilisant des moyens variés pour qu’elle soit minimisée au maximum.
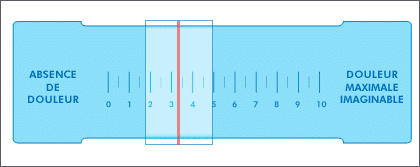
Pour cela, il faut savoir évaluer votre douleur et en parler à l’anesthésiste et aux infirmières. On utilise souvent plusieurs types d’échelles pour quantifier la douleur, l’échelle numérique la plus souvent utilisée : il suffit de noter le niveau douloureux en le quantifiant de 0 (aucune douleur) à 10 (douleur maximale imaginable).
Il existe plusieurs moyens pour lutter contre la douleur, utilisés seuls ou en association de façon à en minimiser les inconvénients (nausées, douleurs gastriques, intolérance cutanée ou générale etc….) :
- Tout d’abord l’analgésie peut durer un certain temps après l’anesthésie proprement dite. Cet effet se dissipe rapidement après une anesthésie générale. La sédation douloureuse durera plusieurs heures après une rachi-anesthésie ou péridurale. Cela laisse le temps de prendre en relais efficace par :
- les antalgiques et les anti-inflammatoires (paracétamol, d’aspirine, de codéine, de molécules anti-inflammatoires, de morphine, etc…) qui peuvent être administrées par voie intraveineuse, par voie sous-cutanée ou par voie orale dès que vous pourrez boire.
- les techniques d’anesthésie loco-régionale ou bloc nerveux périphérique consistant en l’injection de produits d’anesthésie proche d’un nerf à la racine d’un membre. Cela s’adresse bien évidemment uniquement à la chirurgie du membre inférieur ou du membre supérieur. L’avantage est la réalisation d’une anesthésie prolongée du membre opéré qui complète le plus souvent une sédation par voie générale, ce bloc nerveux périphérique étant réalisé grâce à l’aide d’un stimulateur qui détecte le nerf. Le produit est alors injecté et la plupart du temps, on laisse en place un cathéter, ce qui permettra une réinjection du produit à la demande, de façon à prolonger l’anesthésie après l’intervention (la plupart du temps 48h à 72h).
- les pompes à morphine (pompes PCA analgésie contrôlée par le patient). Il s’agit d’une pompe reliée à votre perfusion qui est programmée en fonction du type d’intervention, de votre âge et de votre état, de façon à délivrer une quantité définie de morphine. En appuyant sur un bouton, vous injectez immédiatement une certaine dose de morphine quand vous en avez besoin. Il existe un réglage de façon à éviter tout surdosage. L’avantage est de contrôler vous-même votre douleur en fonction de son intensité et la plupart du temps on réserve ce type de dispositif aux interventions qui risquent d’être particulièrement douloureuses.
- les moyens physiques ne doivent pas être oubliés car ils contribuent à limiter votre douleur : le froid (cryothérapie) permet une diminution des phénomènes douloureux. Il est systématiquement utilisé grâce à l’emploi d’une vessie de glace posée sur le membre opéré plusieurs fois dans la journée. La contention de la zone opérée que ce soit par attelle, bandage, écharpe, etc…, immobilisera la zone potentiellement douloureuse et limitera surtout les faux mouvements qui pourraient être responsables d’une augmentation de la douleur.
« Même avec des moyens puissants, la douleur reste présente, plus ou moins intense. Il faut tenir compte aussi de la perception psychologique de la douleur, variable d’un patient à l’autre. N’hésitez donc pas à verbaliser votre douleur avant que celle-ci soit trop marquée. Le personnel soignant évaluera la douleur régulièrement ainsi que leurs éventuels effets secondaires. Cela permettra d’adapter le traitement et de minimiser au maximum la douleur. »